









案例引入:52岁的张阿姨确诊糖尿病8年,自认“血糖控制得还行”,直到某天眼前突然出现大片黑影,来诊时情况令人惋惜:“视网膜病变已到晚期,失明风险极高...”这种悄无声息夺走视力的疾病,正是“糖尿病视网膜病变(DR)”——我国糖尿病患者失明的首要原因。更令人痛心的是,像张阿姨这样的患者中,67%从未接受过规范眼底检查,错失治疗良机。
1 高血糖如何“腐蚀”眼底?
视网膜如同精密相机底片,布满毛细血管和感光细胞。长期高血糖会导致: 1. 血管渗漏:高血糖会导致血管壁损伤,血浆漏出形成视网膜水肿(黄斑水肿最危险) 分子机制:高血糖激活蛋白激酶C通路,破坏血管内皮细胞紧密连接 典型症状:看直线变弯曲、中央视野出现灰斑 2. 血管闭塞:血糖让血液黏稠,毛细血管堵塞→视网膜缺氧(眼底检查可见棉絮斑) 缺氧代偿:视网膜释放VEGF因子求救,却引发灾难性后果 3. 异常增生:缺氧区域长出脆弱的新生血管,随时可能破裂出血(增殖期病变标志) 出血后果:血液进入玻璃体形成机化膜,牵拉导致视网膜脱离 关键数据:我国糖尿病患者中DR患病率约34.6%,病程>10年者超70%出现眼底损伤。但若能早期干预,90%的严重视力丧失可避免。
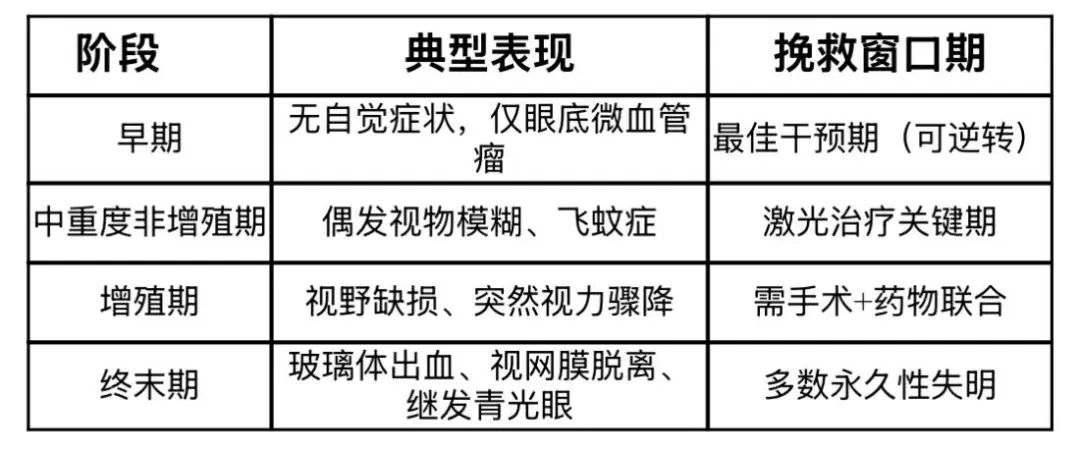
2 视力被“偷走”的四个阶段
医生警示:“视力好≠眼底健康”!早期病变90%无自觉症状,确诊糖尿病应立即每年查眼底。建议在确诊糖尿病第5年、怀孕第12周、出现蛋白尿这三个关键节点必须进行眼底评估。
3 守住光明的三大防线
1. 控糖是根基 血糖管理:空腹血糖>7mmol/L风险翻倍!糖化血红蛋白建议控制在<7%,波动幅度避免>3mmol/L/日 血压血脂:合并高血压会使DR进展风险增加3倍,建议血压<130/80mmHg,LDL-C<2.6mmol/L 生活方式:每日补充10mg叶黄素(相当于100g菠菜)可增强黄斑抗氧化能力 2. 定期给眼底“拍照” 必检人群:糖尿病5年以上、孕24周前、合并高血压/肾病 黄金组合: 彩色眼底照相(初筛):5分钟无创非接触检查,发现微动脉瘤 OCT(查黄斑厚度):分层扫描精度达3微米,比头发丝细30倍 荧光造影(看血管渗漏):需静脉注射造影剂,过敏体质慎用 OCTA:无创血管检查,可发现新生血管及无灌注区 3. 分级精准治疗 非增殖期:抗VEGF药物注射(如雷珠单抗)联合激光,每月1针连续3月可消退水肿,后期按需注射增殖期:全视网膜激光光凝术(PRP)可减少缺氧面积,配合玻璃体切除术清除积血 新型武器:人工智能AI筛查系统已纳入多地医保,10分钟出风险评估;缓释地塞米松植入剂(Ozurdex)可维持4-6个月药效
4 这些误区正在加速失明
❌“打胰岛素就不用查眼底”→ 胰岛素不阻止已发生的血管病变 ❌“激光治疗会烧坏眼睛”→ 现代微脉冲激光精准保护正常组织,治疗时仅有轻微闪烁感 ❌“出血后才需要治疗”→ 血管闭塞阶段的干预才能避免失明 ❌“中药调理可以替代西药”→ 临床研究显示,单纯中药治疗组失明风险增加41% 特别提醒:突然出现这些症状立即就医→ 眼前黑影飘动(提示玻璃体积血) 视物变形(黄斑水肿征兆) 颜色辨识度下降(视锥细胞受损)
5 患者日常护眼指南
1. 饮食管理:每日摄入500g深色蔬菜(羽衣甘蓝、蓝莓)补充抗氧化剂 2. 运动禁忌:增殖期患者避免举重、蹦极等屏气动作,防止眼压骤升 3. 监测工具:使用Amsler方格表自查,发现线条扭曲立即就诊
结语:糖尿病视网膜病变的夺光计划虽隐蔽,却并非不可战胜。掌握“早筛-控糖-精准治疗”三部曲,即使罹患糖尿病,也能让眼睛与光明相伴到老。记住:每一次眼底检查,都是为视力投保;每一针规范治疗,都在赎回光明未来。
专家简介
冯霞,眼科副主任医师,中国医科大学眼科硕土毕业。工作近二十年,省级三甲医院工作10余年,积累了丰富的眼科临床经验,擅长玻璃体视网膜疾病、白内障、眼视光、干眼等疾病的诊断与治疗,尤其擅长眼底激光治疗。科研经历:主编及参编论著5部,国内外核心期刊发表论文二十余篇,国际眼科杂志和 PLOS ONE杂志审稿人,实用新型专利1项,申请省级课题3项。社会兼职:中国女医师协会会员人中华医学会山东眼科分会会员,山东省医学会眼外伤分会委员,山东省研究型医院协会眼科疑难与精准诊疗分会委员,山东省老年医学会慢病防治与管理委员会委员。
服务理念:护您视界之窗,还您睛彩人生